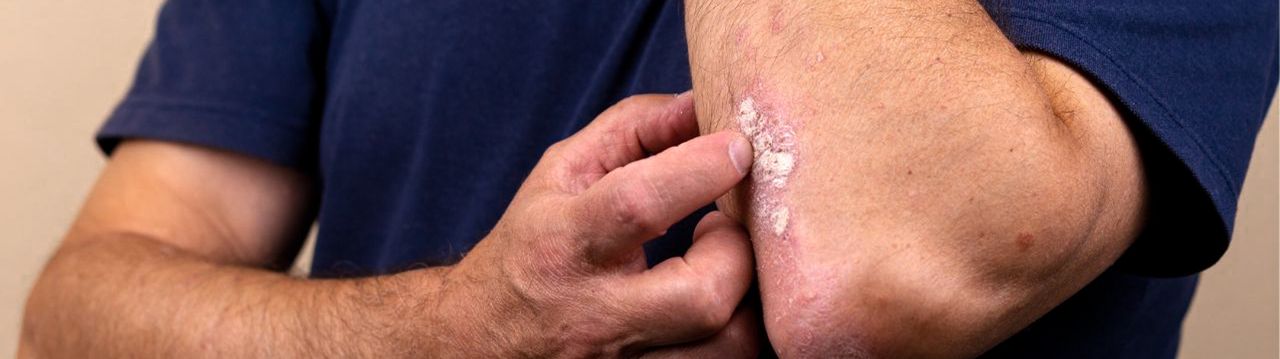
Le psoriasis est une maladie chronique de la couche supérieure de la peau. Cette couche s’épaissit et desquame à cause d’une croissance trop rapide des cellules de la peau. Le psoriasis n’est pas contagieux et peut apparaître à tout âge.
Farmacotherapeutisch Kompas. (2019). Psoriasis [site web]. Consulté sur https://www.farmacotherapeutischkompas.nl/bladeren/indicatieteksten/psoriasis
Nederlands Huisartsen Genootschap (2014). Tableau récapitulatif du psoriasis M39 [site web]. Consulté sur https://www.nhg.org/standaarden/samenvatting/psoriasis
Nederlands Huisartsen Genootschap (5 mars 2014). Je souffre de psoriasis [site web]. Consulté sur https://www.thuisarts.nl/psoriasis/ik-heb-psoriasis#wat-zijn-de-verschijnselen-bij-psoriasis